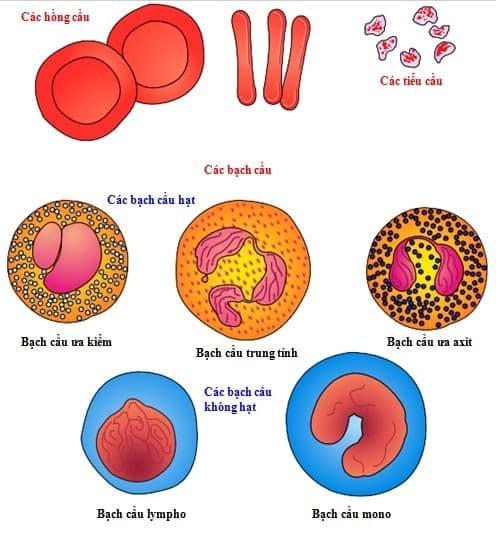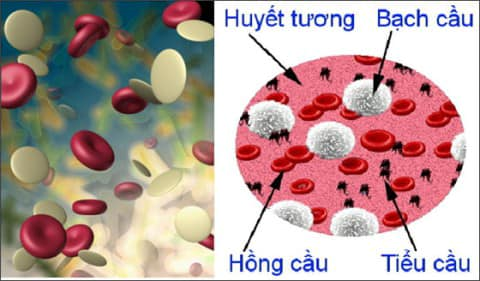
BỆNH BẠCH CẦU
20:22 - 25/09/2019
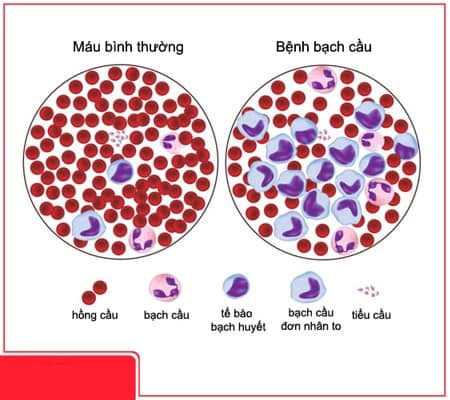
Bệnh máu trắng sẽ làm giảm tế bào bạch cầu
Bệnh máu trắng đứng đầu trong tỷ lệ mắc các bệnh ung thư ở trẻ em, độ tuổi dễ mắc bệnh nhất là 0-4 tuổi, mà tỷ lệ mắc bệnh ở nam nữ là 7:5.
Bệnh máu trắng có những nguy hại gì?
Bệnh nhân mắc bệnh máu trắng do tế bào bạch cầu ác tính tăng sinh, tiểu cầu giảm rõ rệt sẽ dẫn đến xuất huyết đường hô hấp, đường tiêu hoá và hệ tiết niệu, đặc biệt là xuất huyết não. Do bệnh máu trắng sẽ làm giảm tế bào bạch cầu, đặc biết là bạch cầu trung tính giảm, đồng thời những yếu tố như hoá trị cũng sẽ dẫn đến thiếu bạch cầu hạt khiến cho bệnh nhân dễ bị viêm nhiễm nặng hoặc nhiễm trùng huyết.
Do bạch cầu trung tính trưởng thành bình thường của bệnh nhân máu trắng giảm, chức năng miễn dịch cũng giảm thường dẫn đến viêm nhiễm phổi. Ngoài ra sự xâm nhập của tế bào bạch cầu có thể gây tắc mạch máu phổi, tắc phế quản dễn đến các triệu chứng khó thở, việc hô hấp gặp trở ngại nghiêm trọng.
Do hoá chất, phương pháp xạ trị trong điều trị bệnh máu trắng ảnh hưởng đến chức năng của ruột và dạ dày mà dẫn đến suy giảm chức năng của ruột và dạ dày, việc bổ sung các chất dinh dưỡng cho bệnh nhân là điều hết sức quan trọng, phương pháp truyền chất dinh dưỡng áp dụng hiện nay chỉ có thể giải quyết một phần của vấn đề, mà thiếu chất dinh dưỡng có thể dẫn đến các biến chứng như viêm phổi, viêm ruột.
Bệnh máu trắng có những phương pháp điều trị nào?
Không có loại ung thư nào mà được điều trị bằng một phương pháp đơn nhất, Bệnh viện ung bướu Hiện đại Quảng Châu áp dụng phương pháp Đông Tây y kết hợp để điều trị bệnh máu trắng, mở ra mô hình điều trị mới “điều trị xâm nhập cục bộ nhắm trúng đích, Đông Tây y kết hợp”, đưa ra phác đồ điều trị phù hợp với từng bệnh tình và triệu chứng khác nhau của mỗi bệnh nhân máu trắng.
Bệnh viện ung bướu Hiện đại Quảng Châu vận dụng liệu pháp miễn dịch sinh học vào điều trị bệnh máu trắng, là truyền tế bào miễn dịch có sự sống chống lại tế bào ung thư vào cơ thể bệnh nhân, trực tiếp tiêu diệt khối u hoặc kích thích các phản ứng miễn dịch của cơ thể. Liệu pháp miễn dịch sinh học có thể ngăn chặn bệnh tái phát, không chỉ có thể tiêu diệt những tế bào của bệnh máu trắng còn sót lại trong cơ thể, mà còn có thể phòng tránh những biến chứng của bệnh máu trắng, có thể điều trị hệ miễn dịch cho bệnh nhân mà không có tác dụng phụ. Trong quá trình điều trị, Bệnh viện ung bướu Hiện đại Quảng Châu còn áp dụng điều trị bằng thuốc Đông y, kết hợp Đông y với kĩ thuật điều trị ung thư vết thương nhỏ, kết hợp được ưu thế của Đông Y và Tây y, nâng cao hiệu quả điều trị bệnh máu trắng một cách hiệu quả.
I, Triệu chứng
Rất nhiều bệnh nhân mắc bệnh bạch cầu vào giai đoạn sớm không hề có triệu chứng gì, đồng thời do không xác định được bệnh thuộc loại nào nên đã bỏ lỡ cơ hội thời kỳ điều trị tốt nhất. Vậy triệu chứng của các loại bệnh bạch cầu như thế nào?
Triệu chứng bệnh bạch cầu mạn
Bệnh bạch cầu mạn phát bệnh chậm, thời kỳ đầu thường không có triệu chứng, bệnh nhân mắc bệnh bạch cầu mạn trong thời gian dài cũng không có triệu chứng gì, thường họ phát hiện khi đi kiểm tra sức khỏe tổng quát hoặc do một căn bệnh nào đó cần đi khám mới phát hiện máu có vấn đề hoặc lá lách bị to, từ đó mới được chẩn đoán ra bệnh bạch cầu mạn.
Theo đà phát triển của căn bệnh, bệnh nhân sẽ bắt đầu xuất hiện mệt mỏi, sốt nhẹ, đổ mồ hôi nhiều hoặc đổ mồ hôi về đêm, sụt cân, hệ tuần hoàn máu vượt quá mức bình thường. Do lá lách bị sưng to nên có cảm giác vùng bụng trên bên trái chướng to, sau khi ăn chướng bụng không tiêu v.v…đây đều là những triệu chứng thường gặp của bệnh bạch cầu mạn.
Khi kiểm tra có thể thấy được sắc mặt nhợt nhạt, xanh sao của những bệnh nhân mắc bệnh bạch cầu mạn, biểu hiện rõ nhất là khi lá lách bị to, thường khi đi khám lá lách đã to ra đến rốn. Hạ xương sườn thường có cảm giác đau. Da và niêm mạc của những bệnh nhân này có thể xuất hiện những chấm đỏ li ti. Vòm mắt và trên đầu cũng xuất hiện nhiều nốt không đau.
Bệnh bạch cầu cấp
1.Thiếu máu: Bệnh nhân do bất thường về chức năng tạo máu của tủy, các tế bào hồng cầu hoặc hemoglobin giảm sản sinh nên dẫn đến thiếu máu, một nửa bệnh nhân rơi vào tình trạng thiếu máu nghiêm trọng.
2.Phát sốt: bản thân bệnh bạch cầu có thể dẫn đến sốt, do hệ miễn dịch của bệnh nhân thấp, một khi tác nhân gây bệnh xâm nhập vào cơ thể thì rất dễ nhiễm trùng dẫn đến sốt cao.
3.Xuất huyết: do lượng lớn tế bào bạch cầu ứ đọng và xâm lấn trong mạch máu, tiểu cầu giảm thiểu, cơ chế đông máu bất thường và nhiễm trùng. Bệnh nhân sẽ xuất hiện những chấm nhỏ li ti dưới da trên khắp cơ thể, những mảng tím bầm trên da, chảy máu mũi, chảy máu răng. Võng mạc xuất huyết dẫn đến mắt mờ, nội sọ xuất huyết có thể dẫn đến hôn mê thậm chítử vong.
4.Chức năng của hệ tiêu hóa bị suy kiệt: do những phương pháp điều trị như hóa trị, xạ trị dẫn đến chức năng hệ tiêu hóa bị suy giảm.
5.Tăng acid uric máu: Khi bệnh nhân tiếp nhận điều trị bằng hóa xạ trị thì sẽ xuất hiện tình trạng acid uric máu tăng lên, sử dụng corticosteroids cũng có thể gây ra acid uric tăng cao, nồng độ acid uric cao nhanh chóng được bão hòa và kết tủa dẫn đến thận bị tổn hại nhiều và hình thành sỏi, từ đó gây ra tiểu ít hoặc không có nước tiểu.
Bệnh bạch cầu ở trẻ nhỏ
Triệu chứng thời kỳ đầu của bệnh bạch cầu ở trẻ nhỏ là sắc mặt xanh xao, mệt mỏi, tinh thần không tốt, biếng ăn, chảy máu mũi hoặc chảy máu răng v.v…
Thiếu máu: hiện tượng này xuất hiện sớm, ngày càng nặng lên, biểu hiện là sắc mặt xanh xao, yếu ớt mệt mỏi, sau khi vận động thì thở dốc, tim đập mạnh v.v…
Phát sốt: trong qutá trình bệnh thường sẽ có sốt, nhiệt độ không nhất định, sốt bất thường, thông thường không kèm theo ớn lạnh. Phát sốt do bệnh bạch cầu thường thì sốt nhẹ, điều trị bằng kháng sinh thì không có hiệu quả, dẫn đến nhiễm trùng (nhiễm trùng đường hô hấp, đường tiết niệu v.v…) thì thường là sốt cao.
Xuất huyết: xuất huyết là do tế bào ung thư xâm lấn gây ức chế các megakaryocyte trong tủy, giảm sự sản sinh tiểu cầu, chức năng gan bị tổn thương, sản sinh không đủ các fibrinogen, prothrombin và Factor V Leiden; gia tăng sự thẩm thấu của các mao mạch v.v… Thường thấy là da và niêm mạc xuất huyết, biểu hiện là bầm tím, chảy máu mũi, chảy máu răng, xuất huyết đường tiêu hóa hoặc đi tiểu ra máu. Đôi khi cũng xuất huyết nội sọ, đây cũng là nguyên nhân chủ yếu dẫn đến tử vong.
II, Chuẩn đoán
Chẩn đoán ung thư máu có mấy cách? Cách chẩn đoán ung thư máu từ đó đến giờ vẫn là điều mà mọi người đều muốn biết, đều muốn tìm hiểu, để mọi người có thể kịp thời phát hiện, kịp thời điều trị.
Những phương pháp chẩn đoán ung thư máu thường gặp
1.Xét nghiệm công thức máu: tức là lấy một ít máu từ ngón tay hoặc dái tai, xét nghiệm số lượng hồng cầu, bạch cầu, tiểu cầu, đồng thời tiến hành phân loại tế bào bạch cầu. Bình thường, máu ngoại vi không nên xuất hiện những tế bào không trưởng thành (còn gọi là juvenile cell). Khi mắc bệnh ung thư máu, các juvenile cell này trong tủy không thể phân hóa thành tế bào trưởng thành, bèn phóng thích ra máu ngoại vi, chính vì vậy khi xét nghiệm công thức máu sẽ thấy được juvenile cell.
2.Xét nghiệm tủy: nếu như nghi ngờ mắc ung thư máu thì nhất định phải tiến hành chọc tủy xét nghiệm, tiến hành phân loại và ghi chú các loại tế bào trong tủy. Thông thường, juvenile cell trong tủy không vượt quá 5%, nhưng khi mắc bệnh ung thư máu thì juvenile cell tăng lên, có thể vượt quá 30%. Nhất là ở trẻ nhỏ, khi mắc bệnh ung thư máu thì juvenile cell có thể tăng cao lên đến 80-100%.
Xét nghiệm tủy là phương thức kiểm tra xác thực nhất. Nếu như phát hiện juvenile cell trong tủy tăng cao rõ rệt sau đó kết hợp với những biểu hiện lâm sàn và kiểm tra thể trạng là có thể chẩn đoán bệnh, thật ra ung thư máu không khó chẩn đoán. Nhưng ung thư máu có rất nhiều loại, mỗi loại đều có phương pháp điều trị khác nhau. Chính vì vậy khi kiểm tra để chẩn đoán ung thư máu thuộc loại nào thì nên tiến sâu một bước để kiểm tra.
(1)Xét nghiệm Immunophenotyping: kiểm tra hạng mục này thì nhất thiết phải chọc lấy khoảng 2ml tủy, sau đó sử dụng một chất gọi là “kháng thể đơn dòng” để xác định và phân loại loại hình ung thư máu.
(2)Xét nghiệm tế bào di truyền học: kiểm tra hạng mục này cũng cần phải chọc lấy khoảng 2ml tủy, nó dùng để xem xét bản chất tế bào ung thư máu và nhiễm sắc thể có bất thường không. Thông thường những bệnh nhân ung thư máu có nhiễm sắc thể bất thường thì tiên lượng không được tốt so với những bệnh nhân có nhiễm sắc thể bình thường.
(3)Xét nghiệm dịch não tủy: Hạng mục kiểm tra này là lấy một ít dịch não tủy từ cột sống thắt lưng của bệnh nhân để xem xét não và tủy sống (hệ thần kinh trung ương) của bệnh nhân có bị tế bào ung thư tấn công không. Nếu đã có xâm lấn tấn công thì trên y học nó được gọi là ung thư máu thuộc hệ thần kinh trung ương.
Chuyên gia của bệnh viện ung bướu Hiện Đại Quảng Châu nêu rõ: Ngoài trừ những phương pháp nói trên, còn có các kiểm tra như chụp X-quang (bao gồm chụp lồng ngực, đáy sọ, xương tứ chi v.v…) kiểm tra đáy mắt, điện tâm đồ, siêu âm gan lá lách, sinh hóa huyết học, chức năng miễn dịch, xét nghiệm các loại siêu vi có liên quan v.v… những xét nghiệm này chủ yếu kiểm tra xem các cơ quan của cơ thể có vấn đề bất thường hay không, có bị tế bào ung thư xâm lấn không đồng thời cũng là bước đầu chuẩn bị cho các điều trị tiếp theo.
III, Điều trị
Ung thư máu là một bệnh ác tính của hệ thống tạo máu, có thể xảy đến ở bất cứ độ tuổi nào. Ung thư máu cấp tính thường tiến triển nhanh, độ nguy hiểm cao, uy hiếp nghiêm trọng tới sức khỏe người bệnh. Cùng với sự phát triển của khoa học kỹ thuật, bệnh nhân ung thư máu cấp tính sau khi được điều trị tích cực đều thuyên giảm. Có thể nói việc điều trị thuyên giảm cho ung thư máu không còn là mục tiêu cuối cùng nữa. Làm thế nào để nâng cao chất lượng cuộc sống, kéo dài cuộc sống cho bệnh nhân ung thư máu mới là điều cốt yếu. Hiện nay, các bác sĩ chủ yếu sử dụng những liệu pháp dưới đây để điều trị ung thư máu:
Điều trị ung thư máu
1.Ghép tủy
Ghép tủy là phương pháp xử lý cho bệnh nhân sau khi xạ trị hóa trị liều cao hoặc điều trị miễn dịch, nhằm “quét” sạch các tế bào ung thư, các tế bào tăng sinh bất thường ra khỏi cơ thể người bệnh, chấm dứt cơ chế phát bệnh, sau đó sử dụng các tế bào máu gốc của người bệnh hoặc người hiến tặng cấy ghép vào cơ thể người bệnh, giúp hồi phục chức năng tạo máu và chức năng miễn dịch của cơ thể người ung thư máu, từ đó đạt được mục đích điều trị. Ghép tủy là phương pháp hiệu quả nhất đối với ung thư máu. Có khoảng 50% số bệnh nhân ung thư máu sau khi được ghép tủy có thể kéo dài cuộc sống của mình.
2.Hóa trị
Hóa trị là phương pháp điều trị quan trọng cho bệnh nhân ung thư máu giai đoạn cuối, chủ yếu nhằm loại bỏ các tế bào tăng sinh bất thường, đồng thời hồi phục chức năng tạo máu cho tủy xương. Hóa trị điều trị ung thư máu gồm có 4 giai đoạn: Hóa chất tấn công, hóa chất duy trì, điều trị củng cố, điều trị chống tái phát. Hóa trị có thể giúp thuyên giảm triệu chứng, kéo dài cuộc sống. Đây cũng là bước chuẩn bị kỹ lưỡng cho công tác ghép tủy.
3.Điều trị Đông tây y kết hợp
Khác với hóa trị, điều trị sinh học kết hợp Đông y có thể giúp giảm bớt tác dụng phụ, tăng hiệu quả của hóa chất. Đối với những bệnh nhân giai đoạn cuối, di căn nhiều nơi, nhờn thuốc hóa chất, có thể điều trị Đông y cải thiện chất lượng sống, kéo dài cuộc sống. Tác dụng của Đông y đối với trường hợp này rất rõ rệt.
4.Điều trị sinh học
Nghiên cứu điều trị sinh học trong những năm trở lại đây đã đạt được rất nhiều tiến bộ. Kỹ thuật trị liệu sinh học DC-CIK chủ yếu khởi động lại cơ chế miễn dịch của cơ thể, tăng cường sức đề kháng, tiêu diệt các tế bào ung thư, kìm hãm sự phát triển của tế bào ung thư, giảm thiểu tái phát và di căn.
Bệnh viện ung bướu Hiện đại Quảng Châu nhắc nhở bạn: Ung thư máu có nhiều chủng loại, các chuyên gia sẽ căn cứ theo tình trạng cụ thể của bệnh nhân đưa ra phác đồ điều trị. Mặc dù ung thư máu muốn được điều trị toàn diện, cần đến sự tiến bộ của khoa học kỹ thuật. Tuy nhiên chỉ cần bạn lựa chọn phương pháp điều trị thích hợp, là có thể khống chế được bệnh. Đồng thời trong ăn uống sinh hoạt cũng cần kết hợp chế độ khoa học.